-
in Odontoiatria
-
13. 12. 17
- posted by: Super User
-
Visite: 6516
Qui trovate professionisti abilitati ad esercitare che operano ad alto livello con strumentazione e materiali all'avanguardia.
Con prezzi equi e accessibili
-
in Odontoiatria
-
13. 11. 05
- posted by: Super User
-
Visite: 5202
Filo interdentale
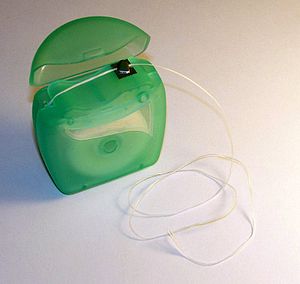
Il filo interdentale è un nastro costituito da un insieme di sottili filamenti di nylon o di plastica (teflon o polietilene), usato per rimuovere la placca dentale ed il cibo dai denti.
Esso viene delicatamente inserito tra i denti e raschiato lungo i loro lati, soprattutto vicino alle gengive, in posti che lo spazzolino fatica a raggiungere. Viene considerato come un utile strumento associato all'igiene orale, assieme allo spazzolino da denti ed al dentifricio. Dato che il filo riesce ad eliminare circa il 70% dei residui, questo strumento aiuta a prevenire carie, gengivite e parodontite.
Storia
Levi Spear Parmly, un dentista di New Orleans, è considerato l'inventore della prima forma di filo interdentale. Nel 1815 ritenne e raccomandò che le persone dovessero pulire i loro denti con un filo di seta[1].
Il filo interdentale non fu disponibile al consumatore fino a che la società Codman and Shurtleft iniziò a produrre fili di seta non cerati per uso umano nel 1882. Nel 1898, la Johnson & Johnson Corporation ricevette il primo brevetto per filo interdentale. Presto si affiancarono altre marche come la Salter Sill Co. e Brunswick e la Croce Rossa americana.
Un personaggio è raffigurato con un filo interdentale nel romanzo Ulisse di James Joyce.
L'adozione del filo era ancora molto poco diffusa antecedentemente alla prima guerra mondiale. Fu proprio in questo periodo, tuttavia, che il dottor Charles C. Bass sviluppò il filo di nylon. I fili interdentali di quest'ultimo materiale sono risultati essere migliori di quelli costituiti da seta, a causa della loro maggiore resistenza all'abrasione ed alla loro elasticità. In risposta alle preoccupazioni ambientali, i fili interdentali realizzati con materiali biodegradabili sono ora nuovamente disponibili.
Dentisti ed igienisti dentali sollecitano all'uso quotidiano dello spazzolino, del dentifricio e del filo interdentale. In USA, quasi tutte le persone si lavano i denti; tuttavia, alcuni studi hanno trovato che solo il 10÷40% della popolazione americana utilizza anche il filo interdentale[2].
Utilizzo
Tecniche
Il filo interdentale è comunemente fornito in contenitori di plastica che contengono da 10 a 50 metri di filo. Dopo che è stata estratta la quantità desiderata, il filo viene tirato contro una piccola lama collocata nel contenitore in modo da staccare la porzione dal rotolo.
Il filo viene tenuto tra le dita. Esso è guidato tra ogni dente e sotto il margine gengivale, per rimuovere le particelle di cibo bloccate tra i denti e la placca batterica, che aderiscono a tali superfici boccali. Disposto idealmente in una forma a C, il filo è curvo attorno al dente e posto sotto il margine gengivale; viene poi allontanato dal bordo gengivale facendolo raschiare i lati del dente, pulendo anche la parte anteriore o posteriore di questo. Muovendo delicatamente il filo da sotto il margine gengivale, esso rimuove la placca batterica attaccata alle superfici dei denti sopra e sotto il bordo gengivale. Può essere usata una porzione diversa per pulire ogni dente, al fine di evitare di trasmettere la placca da un dente ad un altro.
Comunemente ci sono molti tipi diversi di filo interdentale disponibili. La variabile più importante è lo spessore. Se il filo è troppo spesso per lo spazio tra una coppia di denti, sarà poi difficile o impossibile portare il filo giù tra i denti. D'altra parte, se il filo è troppo sottile, potrebbe essere troppo debole e rompersi. Il filo di seta si adatta a bocche differenti, e anche a diverse parti di una stessa bocca. Questo perché alcuni denti hanno un minore divario tra loro rispetto ad altri. È possibile che il filo interdentale più spesso faccia un lavoro migliore nella rimozione della placca batterica, a patto che vi sia spazio sufficiente tra i denti per usarlo. Quando un pezzo di cibo duro è strettamente incastrato tra i denti, è più opportuno passare da un sottile filo di seta ad un filo di spessore maggiore, perché il primo potrebbe superare il pezzo di cibo senza rimuoverlo.
C'è la possibilità di dividere alcuni tipi di filo interdentale nel senso della lunghezza, in modo da generare un paio di pezzi più sottili, che sono molto più deboli ma a volte comunque utilizzabili. Ciò si può fare perché alcuni tipi di filo interdentale sono fatti di tanti fili molto sottili, che non si intrecciano ma sono più o meno paralleli. Ciò può anche essere utile se il filo interdentale che si possiede è troppo spesso per l'uso personale, e non si ha accesso a fili di altri spessori, ad esempio quando si viaggia in un paese straniero.
Bacchette di plastica speciali, od altre prese per il filo interdentale, sono state prodotte per tenere il filo. Queste possono essere annesse o separate dal distributore del filo interdentale. Tali supporti sono stati creati per la difficoltà di reggiungere molte angolazioni della bocca utilizzando le dita. Supporti con maniglia ergonomica sono prodotti per una migliore aderenza ed orientabilità verso i capi del filo, che permettono facile accesso ad ogni coppia di denti, sia per quelli frontali che per quelli posteriori.
L'occasionale uso del filo interdentale e/o l'improprio uso di questo, in genere può portare ad emorragie delle gengive. La principale causa del sanguinamento è l'infiammazione del tessuto gengivale.
Indicazioni
L'American Dental Association (ADA) consiglia l'uso del filo, una volta o più al giorno. Anche se non viene fatta una raccomandazione per quanto riguarda l'ordine dello spazzolino e del filo interdentale, l'uso del filo prima della spazzolatura consente al fluoro del dentifricio di poter raggiungere meglio gli spazi fra i denti[3]. Va notato che il filo interdentale strofinato troppo vigorosamente od impropriamente può provocare danni al tessuto gengivale. Per un corretto uso del filo, l'ADA consiglia di curvare il filo contro il lato del dente in una forma a C, e poi di pulire il dente da sotto il margine gengivale (molto delicatamente) verso la punta due o tre volte, ripetendo il processo nei denti adiacenti ed in quelli successivi.
L'uso del filo interdentale in combinazione con quello dello spazzolino da denti può in conclusione prevenire malattie gengivali, alitosi e carie. Sembra che l'uso regolare del filo sia legato anche alla ridotta incidenza di malattie del cuore, e possa quindi aumentare l'aspettativa di vita[4].
La pratica non dovrebbe iniziare fino ai 10 anni di età, per poter riscontrare un'effettiva efficacia. Nei bambini il filo interdentale può essere applicato già a 10÷12 anni da parte dei genitori con grande utilità, perché spesso in questa fascia di età i denti sono già soggetti alla carie. L'uso del filo interdentale è consigliato anche nella vecchiaia, alla perdita del divario tra i vari denti.
Tipologie
Materiali ed ingredienti
Il filo interdentale è distribuito e commercializzato con numerose varianti; esso è reperibile:
- cerato (ha il vantaggio di scivolare meglio sulle superfici dei denti),
- non cerato (ha maggiore aderenza quando usato con le dita, è meno tagliente),
- aromatizzato (con floruro o altri composti di fluoro, con gusti come la menta piperita),
- non aromatizzato,
- di plastica (teflon o polietilene) o nylon,
- di seta.
Vibrazione
Alcuni strumenti a filo interdentale trasmettono una vibrazione che passa lungo il filo, proveniente dalle estremità. Questo è probabilmente stato ispirato dal simile uso della vibrazione che avviene nelle setole dei moderni spazzolini elettrici.
Procurando la vibrazione un sottile movimento, il filo possiede una minore resistenza quando viene premuto verso il basso nelle cavità tra i denti. Il movimento potrebbe anche aiutare a separare temporaneamente dente e gengiva e far sì che il filo interdentale possa passare.
Questo consente una più facile penetrazione sotto il bordo gengivale, con meno forza applicata per spingere il filo nella fessura tra i denti. Con meno forza applicata, è possibile un maggiore controllo del filo interdentale. Nel suo normale uso, la pressione può essere applicata fino a quando il movimento non risulta doloroso con l'impatto sul tessuto gengivale. Con un controllo attento, questo può essere ridotto o evitato del tutto.
Molti considerano le vibrazioni come un effetto tranquillizzante: infatti questa è una tecnica comune in massaggi e presidi ortopedici. Proprio come gli spazzolini da denti elettrici sono calmanti verso i denti e le gengive, il filo interdentale vibrante può lenire il margine gengivale.
Eventuali tagli diventano meno probabili, in quanto il filo non fa pressione contro una zona isolata e ben localizzata, ma viene invece distribuita. Possibili abrasioni alla parete gengivale sono più equamente distribuite, con conseguente adeguamento più equo del tessuto.
Igienista dentale
L'igienista dentale o Dottore in Igiene Dentale è una figura professionale laureata.
Laurea in Igiene Dentale (180 CFU) - Titolo: "Dottore in Igiene Dentale" Esercita la professione in piena autonomia, in regime di dipendenza o libero professionismo.
L'igienista dentale si occupa della prevenzione delle patologie oro-dentali e promuove la salute orale dei pazienti al fine di migliorarne anche la salute sistemica, nonché l’estetica e l’autostima.
La professione ha come fine la prevenzione e la terapia a livello del cavo orale con conseguenti implicazioni sistemiche.
Riveste un ruolo importante nella terapia non chirurgica di mantenimento dei pazienti con malattia Parodontale (Parodontite).
Funzioni
- Effettua lo Scaling and root planing o levigatura radicolare
- Rileva i parametri biometrici del parodonto;
- Collabora alla compilazione della cartella clinica a fini diagnostici e statistici,
- Provvede all’istruzione sulle varie metodiche di igiene orale;
- Usa mezzi diagnostici idonei ad evidenziare la placca batterica (rilevatori di placca vitale);
- Effettua la rimozione (meccanica o manuale) di placca batterica e tartaro, dalle superfici dentali e implantari;
- Effettua polishing (lucidatura) delle superfici dentali;
- Lucida e leviga restauri conservativi (otturazioni in amalgama e composito);
- Lucida e leviga restauri protesici fissi e mobili;
- Fornisce consigli per una corretta alimentazione ai fini della tutela della salute dentale;
- Esegue manovre di profilassi del cavo orale, quali applicazioni topiche di fluoro, agenti rimineralizzanti, sigillature dei solchi;
- Prescrive collutori;
- Prescrive fluoroprofilassi topica domiciliare;
- Esegue sbiancamento dentale a fini estetici.
Percorso formativo
Per esercitare la professione di igienista dentale in Italia è necessaria la laurea triennale in Igiene Dentale o il diploma abilitante alla professione sanitaria di igienista dentale. I laureati in Igiene Dentale possono avvalersi del titolo di dottore in Igiene Dentale. Ad oggi non esistono albo e ordine della professione di igienista dentale, a tutela dei pazienti e dei professionisti, contro l'abuso.
- Diploma Universitario in Igiene Dentale (3 anni) (esame abilitante all'esercizio della professione)
- Laurea in Igiene Dentale (3 anni, 180 CFU) - Titolo: "Dottore in Igiene dentale"
- Laurea magistrale in Scienze delle professioni sanitarie tecniche assistenziali (2 anni, 120 CFU) - Titolo: "Dottore Magistrale in Scienze delle professioni sanitarie tecniche assistenziali"
-
in Odontoiatria
-
13. 11. 05
- posted by: Super User
-
Visite: 3889
Protesi dentaria
- Funzionalità: riguarda il ristabilimento della corretta masticazione e delle funzioni articolari (apertura, chiusura, lateralità destra-sinistra, protrusione-retrusione e la corretta fonetica).
- Resistenza: la protesi deve resistere al peso del carico masticatorio e all'usura dei liquidi buccali.
- Innocuità: la protesi deve essere costruita con materiali che non siano tossici e non deve presentare "angoli vivi" che potrebbero danneggiare i tessuti.
- Estetica: i denti artificiali devono essere il più possibile simili a quelli naturali e bisogna fare molta attenzione a non alterare il corretto profilo facciale del paziente.
Protesi fissa
La protesi fissa viene fissata agli elementi pilastro con la cementazione e non può essere rimossa dal paziente. In base alle funzioni si distinguono tre tipi di protesi fissa:
- protesi fissa di ricostruzione: ha il compito di ricostruire le parti anatomiche del dente asportato e preservarlo quindi dalla completa distruzione (es. corone, intarsi, perno moncone);
- protesi fissa di sostituzione: sostituisce completamente con elementi particolari i denti naturali (es. elementi intermedi di protesi a ponte);
- protesi fissa di fissazione: ha la proprietà di bloccare e distribuire correttamente le forze masticatorie (es. ferule di fissazione).
Tali elementi se si ancorano sul dente o radice residuo vengono definiti corone, se poggiano sui denti adiacenti (opportunamente limati) con il fine di ripristinare denti mancanti sono detti ponti, e se sono applicati su impianti inseriti nell'osso sono definiti protesi su impianti. Sono definite protesi fissa anche le faccette, che consistono in gusci di ceramica da applicare sui denti anteriori per finalità estetiche o funzionali. Negli ultimi anni grande importanza ha assunto la realizzazione computer-assistita di protesi fisse con tecnologia CAD/CAM.
Requisiti della modellazione per protesi fissa
Ogni tipo di modellazione per protesi fissa per rispondere alle caratteristiche di funzionalità, resistenza, innocuità ed estetica deve avere i seguenti fondamentali requisiti.
- Modellazione anatomicamente perfetta: è necessario ricostruire il dente interessato in modo il più possibile simile a quello che il paziente aveva in natura, quindi con tutte le caratteristiche che aveva il dente sano; per questa ricostruzione ci si avvale degli eventuali altri denti presenti nell'arcata.
- Punto di contatto: deve essere ricostruito durante la modellazione per tre motivi: la distribuzione uniforme del carico masticatorio su tutta l'arcata, quindi la protezione dei singoli legamenti alveolo dentali; per evitare la "migrazione" del dente interessato o di quelli vicini; per proteggere la zona delle papille interdentali dal ristagno di cibo e quindi dalla possibilità di carie secondarie.
- Corretta occlusione: è importante ristabilirla per un'adeguata funzionalità della protesi. Se l'occlusione è troppo bassa potremmo avere l'allungamento del dente interessato verso l'antagonista o viceversa. Se invece il carico occlusale è eccessivo potremmo avere danneggiamenti alla polpa del dente (pulpite) ed ai legamenti alveolo-dentali (parodontopatia).
- Giuste dimensioni degli spazi interdentali e interstiziali: se le dimensioni degli spazi interdentali fossero troppo accentuate, la zona delle papille interdentali non avrebbe una sua precisa collocazione, e avremmo la possibilità del ristagno di cibo; se fossero troppo accentuati gli spazi interstiziali, pur avendo il punto di contatto il cibo potrebbe scivolare e col tempo causare una carie secondaria nella zona interdentale.
- Corretta ricostruzione della curvatura assiale: questa è la bombatura di ogni singolo dente in tutte le superfici verticali e va ristabilita durante la modellazione in dimensioni adeguate. Se la curvatura assiale è poco accentuata il cibo urterà frequentemente la gengiva, provocando arrossamenti e infiammazioni. Se invece la curvatura assiale è molto accentuata avremo ristagni di cibo e di conseguenza carie secondaria.
- Arrotondamento delle cuspidi: questa operazione si esegue per evitare che la corona in lega nobile che verrà applicata in bocca al paziente possa danneggiare il dente antagonista, visto che le leghe utilizzate in odontoiatria hanno un'abrasione praticamente nulla. Bisogna tenere presente anche l'età del paziente per stabilire l'inclinazione delle faccette cuspidiane (sono quei piani inclinati che si vengono ipoteticamente a formare sui versanti delle cuspidi in ogni direzione partendo dalla sommità della cuspide stessa).
- Modellazione del colletto a lama di coltello: nelle parti di protesi in cui il dente è ridotto a moncone la corona che si inserisce per andare sotto gengiva a livello del colletto deve avere uno spessore molto sottile detto a lama di coltello.
Corone
Le corone sono protesi per denti singoli dei quali almeno la radice è conservata. Si ancorano o al dente opportunamente preparato (moncone) o, tramite perni endocanalari, alla radice (corona Richmond). Le corone, come anche gli elementi di ponte, possono essere in metallo, metallo ceramica, solo ceramica. Correntemente si stanno presentando altri materiali utili per la protesi fissa.
Ponti
Nei ponti l'elemento dentario estratto viene sostituito da una protesi che comprende anche gli elementi dentari adiacenti che vengono per questo ridotti a monconi e protesizzati anch'essi. L'elemento mancante assieme agli elementi pilastro (i monconi sui quali si appoggia) forma il ponte. Può essere totale cioè comprendere l'intera arcata (protesi a ponte circolare) o parziale comprendente due o più elementi. Gli elementi pilastro devono avere un numero pari o superiore al numero delle radici pilastro degli elementi mancanti, se ciò non sussiste si esegue una protesi mista. Per travata si intende la parte di struttura destinata a sostenere l'elemento o gli elementi mancanti.
Protesi su impianti
In questo caso la radice dell'elemento mancante viene sostituita da un impianto solitamente in titanio e su questo viene cementato o avvitato l'elemento protesico. Con gli impianti è possibile sostituire denti singoli o realizzare ponti o strutture più estese (barre di Toronto, o similari) che possono sostituire tutti gli elementi dell'intera arcata dentaria.
Faccette
Le faccette in porcellana sono sottili lamine in ceramica che vengono cementate sulla superficie visibile dei denti anteriori. I denti che accolgono una faccetta sono leggermente limati per far spazio alla ceramica. Tuttavia, la loro preparazione è estremamente conservativa e deve essere mantenuta a livello della porzione più superficiale del dente, lo smalto. Lo smalto consente un’adesione ottimale delle faccette al dente.
Protesi mobile
Con il termine "protesi mobile" si intendono tutte le protesi atte alla sostituzione di intere arcate o parti di essa. Sono definite mobili in quanto possono essere rimosse facilmente dal paziente durante l'arco della giornata.
Protesi mobili sono la protesi totale, la protesi parziale e la protesi mista-scheletrata.
Protesi parziale
La protesi parziale si ancora tramite ganci o attacchi ai denti rimanenti. Quando la protesi parziale ha una struttura di sostegno metallica viene definita protesi scheletrica o scheletrato e se mista con attacchi di precisione su elementi pilastro viene detta protesi combinata. Si può realizzare anche una protesi tipo scheletrato in resina acetalica o termopressata senza ganci in metallo. È anche realizzabile una protesi a base di nylon e quindi senza metallo e con caratteristiche di biocompatibilità e flessibilità.
Protesi totale
La protesi totale rientra tra i dispositivi afisiologici, in quanto i carichi masticatori vengono completamente scaricati sulla mucosa e sull'osso sottostante, perché denti residui o radici vengono a mancare (edentulia). Ha quindi il compito di ristabilire completamente le funzioni masticatorie. Nell'esecuzione di questa protesi bisogna rispettare il profilo del viso (profilo facciale). Essa è meglio definita "mobile totale" in quanto risulta essere un dispositivo che il paziente stesso può rimuovere e reinserire in qualsiasi momento della giornata.
È un dispositivo atto a sostituire intere arcate ormai edentule, costituito da una struttura di sostegno in resina acrilica. I denti utilizzati sono denti del commercio sia in ceramica (poco utilizzati) che in resina acrilica o composita. Con i denti prodotti attualmente si ottengono ottimi risultati estetici: fondamentale è l'abilità dell'odontotecnico che, in particolare per i denti frontali, riesce a conferire alla protesi un aspetto naturale che ben si adatti al viso e alle espressioni del paziente.
Se la sella edentula fosse poco rilevata o comunque per aumentare la ritenzione della protesi totale è possibile, se la quantità di osso residuo è sufficiente, ricorrere alla chirurgia implantare. In tal caso verrebbero inseriti nella cresta edentula degli impianti con funzione di ancoraggio (in genere per la tecnica overdentures con ritenzione sferica, nell'arcata inferiore vengono inseriti 2 impianti nella zona dei canini).
-
in Odontoiatria
-
13. 11. 05
- posted by: Super User
-
Visite: 3897
L'odontoiatria conservativa è una branca dell'odontoiatria restaurativa che si occupa della cura dei denti cariati, delle procedure per l'eliminazione della carie e di quelle relative alla chiusura delle cavità risultanti dall'eliminazione dello smalto e della dentina cariata, tramite l'utilizzo di appositi materiali.
Le carie possono essere superficiali o profonde. Nel primo caso ci si limita ad asportare parte della dentina e dello smalto interessati dalla carie, otturando il dente con appositi materiali (amalgama d'argento o compositi). L'uso degli amalgami d'argento (a causa del contenuto in mercurio) è stato sostituito ormai dai materiali compositi che per le loro caratteristiche adesive permettono una preparazione della cavità cariosa meno ampia rispetto all'uso dell'amalgama che richiedeva cavità dalle caratteristiche particolari perché fossero ritentive. Nelle carie profonde vi può essere un interessamento della polpa del dente, contenente anche le fibre nervose, e allora si ricorre alla cura canalare detta anche devitalizzazione.
Il termine conservativa indica l'obbiettivo di tali cure, cioè di conservare i denti altrimenti distrutti dalla carie.
Conservativa moderna
L'odontoiatria conservativa moderna è basata sul concetto di minima invasività, con la rimozione del solo tessuto cariato e la sua sostituzione con un materiale da restauro, che viene legato direttamente al tessuto sano. Negli ultimi anni, infatti, sono state quasi abbandonate gli amalgami d'argento (che richiedevano una preparazione ritentiva, quindi estesa) a favore dei compositi.
I Compositi
Il composito è costituito da:
- Matrice resinosa
- Riempitivo inorganico
- Agente accoppiante (silano)
- Attivatore
Matrice resinosa
È la componente chimicamente attiva del composito, è inizialmente sotto forma di monomero fluido, e viene poi convertita in polimero rigido (polimerizzazione). La matrice è la fase continua a cui vengono aggiunti gli altri componenti. La maggior parte delle matrici dei compositi si basano sulla bis-GMA elaborate da Bowen del National Institute Of Standads And Techenology e brevettata nel 1962. Il bis-GMA si forma dalla reazione di Bisfenolo-A con due molecole di glicidil-metacrilato. Alcuni compositi usano UDMA invece di bis-GMA mentre molti oggi usano una combinazione dei due materiali. Recentemente, qualche produttore ha aggiunto una dose di TEG-DMA, una resina a bassa viscosità usata come diluente. La formulazione di un materiale che usa bis-GMA può influire sulle proprietà di modellazione e promette di ridurre la contrazione di volume.
Riempitivo inorganico
Le particelle riempitive possono essere di vetro (come il vetro di bario o borosilicato), ossido di zirconio, ossido di alluminio, o biossido di silicio, che vengono aggiunti alla matrice per migliorarne le proprietà fisiche. Il riempitivo migliora la traslucenza; riduce il coefficiente di dilatazione termica; riduce la contrazione di polimerizzazione del composito; rende il materiale più duro, più denso e più resistente all’uso. Generalmente, più grande è la percentuale di riempitivo aggiunto (in volume o in peso), migliori sono le proprietà fisiche del composito. Tuttavia, il carico di riempitivo ha un limite superiore oltre il quale il materiale diventa troppo viscoso per poter essere usato clinicamente.
Agente accoppiante
È il silano, una molecola che ha due gruppi funzionali:
- gruppo polare -OH attratto dai gruppi _OH presenti sulla superficie del riempitivo
- gruppo non polare (metacrilato) capace di reagire con la resina attraverso il legame C=C
Il ruolo del Silano è quindi quello di legare tra di loro due materiali non affini, come la matrice idrofoba e il riempitivo idrofilo. Il più utilizzato è il metacrilossipropiltrimetossilossano.
Attivatore
L'attivatore è un componente chimico che ha la funzione di fare iniziare la polimerizzazione. L’attivazione può essere iniziata per mezzo della reazione chimica dei componenti misti (autopolimerizzanti o duali) o attraverso l’esposizione a luce di adeguata lunghezza d’onda (fotopolimerizzanti). Le resine composite autopolimerizzanti contengono un iniziatore (solitamente il perossido di benzoile) ed un attivatore (solitamente un'amina organica), che, una volta che le due paste in cui è fornito il composito vengono spatolate, reagiscono portando alla polimerizzazione. Il vantaggio maggiore delle resine composite autopolimerizzanti è l'alto grado di polimerizzazione raggiunto, molto maggiore rispetto alle resine fotopolimerizzanti. Per contro, le autopolimerizzanti devono essere utilizzate velocemente e fanno inoltre perdere molto tempo all'operatore nel rimuovere gli eccessi e ricreare l'anatomia del dente.
Le resine fotopolimerizzabili contengono un iniziatore (solitamente canforochinone) e un'ammina terziaria come agente riducente. Una volta sottoposti all'effetto dell'attivatore (fonte di luce alogena), questi reagiscono portando alla formazione di radicali liberi che portano a rottura dei doppi legami C=C. Questo porterà al legame dei vari monomeri a formare un polimero ad alto peso molecolare.
Adesione
La struttura dentaria è idrofila, mentre le resine composite sono idrofobe, serve dunque un sistema adesivo:
Adesione allo smalto
Il contenuto inorganico dello smalto maturo è del 95-98% in peso e 86% in volume; la componente primaria è l’idrossiapatite. Il rimanente consiste in acqua (4 wt% e 12 vol%) e materiale organico (1-2 wt% e 2 vol%). La maggiore frazione inorganica si presenta sotto forma di cristalli submicronici, orientati su tre dimensioni, in cui l’ampiezza e la relazione di contiguità dei cristalli contribuisce all’unità microscopica, chiamata bastoncello o prisma. La superficie naturale dello smalto è liscia, e la fine dei bastoncelli sono esposti in quello che è stato descritto come modello a buco di serratura. Le superfici preparate operativamente espongono i bastoncelli sui piani tangenziali, obliqui e longitudinali. Lo smalto è per lo più omogeneo in struttura e composizione, indipendentemente della sua profondità e locazione, eccetto per lo smalto senza prismi sulla superficie esterna, in cui i cristalli corrono in modo parallelo uno con l’altro e perpendicolari alla superficie.
Nel 1955 Buonocore introdusse l'idea di mordenzare lo smalto con acido ortofosforico, ponendo le basi per l'adesione; questa tecnica viene ancora utilizzata e permette di produrre un complesso tridimensionale sulla superficie smaltea, aumentando sia l'area disponibile per l'adesione, sia l'energia libera di superficie. Dopo la mordenzatura lo smalto ha una superficie irregolare, perché questo crea delle microritenzioni dell'ordine di 10-15 micron, in cui il bonding potrà andare a creare ritenzioni micromeccaniche. A seconda dell'orientamento dei prismi, istologicamente sarà possibile vedere tre modelli: - Tipo 1: Morfologia "a favo", ottenuta per decalcificazione principalmente dei cores dei prismi. - Tipo 2: Morfologia "ad acciottolato", ottenuta per decalcificazione degli spazi periferici dei prismi. - Tipo 3: In questo caso avremo solo la riduzione dello spessore smalteo, senza contemporanea apertura dei prismi.
Adesione alla dentina
La dentina è un tessuto umido, attraversato da un gran numero di tubuli in comunicazione con la polpa; la composizione in peso è data dal 70% di materiale inorganico (idrossiapatite), dal 18% di materiale organico (collagene) e dal 12% d'acqua. Quando si prepara una cavità in dentina, i detriti creati dagli strumenti insieme ai batteri formano uno strato di spessore compreso tra 1 e 5 microns detto Smear Layer; i detriti che si depositano all'imbocco dei tubuli dentinali formano dei "tappi" detti smear plugs. La mordenzatura della dentina con acido ortofosforico al 37% rimuove lo smear layer, gli smear plugs e un sottile strato di idrossiapatite, mentre non danneggia minimamente le fibre collagene; la dentina mordenzata è quindi priva di detriti, ha una superficie più ampia, i tubuli sono aperti e in superficie ci sono molte fibre collagene esposte. L'adesione sulla dentina deve la sua efficienza proprio a questa fitta trama di fibre, attraverso le quali penetra la resina per formare, dopo la polimerizzazione, uno strato ibrido costituito da resina e collagene che assicura un legame micromeccanico. Il problema è che le fibre collagene non sono più sostenute dall'idrossiapatite, quindi se si disidratano rischiano di collassare, rendendo poi impossibile la penetrazione della resina e la formazione dello strato ibrido; è per questo che applica un primer che contiene monomeri idrofilici che sostengono il collagene. Infine si applica la resina, detta bonding che va a formare lo strato ibrido e i resin tags (i cosiddetti zaffi resinosi dati dall'ingresso della resina nei tratti iniziali dei tubuli dentinari).
Adesivi Smalto-Dentinali
Classificazione per generazione:
- Adesivi di 4ª generazione (3 steps): i tre passaggi sono separati, l'operatore applica un mordenzante, lava abbondantemente, poi applica un primer ed infine un bonding. Tutti questi passaggi sono separati.
- Adesivi di 5ª generazione (2 steps): l'operatore applica un mordenzante, lava abbondantemente, poi applica in un'unica soluzione un prodotto che contiene primer e bonding insieme (self-priming resin o erroneamente chiamati one bottle).
- Adesivi di 6ª generazione (2 steps): L'operatore applica un self-etching primer, cioè un primer automordenzante; dopodiché applica del bonding.
- Adesivi di 7ª generazione (1 step): L'operatore miscela il liquido contenuto in due contenitori separati ed lo applica sul dente da trattare. Mordenzante, primer e bonding sono uniti in un'unica soluzione (all-in-one).
Gli adesivi che prevedono una mordenzatura e successivo lavaggio con acqua vengono detti total etch (4ª e 5ª generazione); gli adesivi nei quali il mordenzante è accoppiato ad un'altra sostanza vengono detti self-etching (6ª e 7ª generazione).
La differenza sostanziale tra questi due sistemi adesivi sta, a livello dentinale, nella completa rimozione dello smear layer (nel caso dei sistemi total etch - TE) oppure nella semplice dissoluzione ed infiltrazione di questo all'interno dei tubuli dentinali, assieme agli zaffi di resina (nel caso dei sistemi self etch - SE).
-
in Odontoiatria
-
13. 11. 05
- posted by: Super User
-
Visite: 3680
Con il termine endodonzia si intende quella branca dell'odontoiatria che si occupa della terapia dell'endodonto, ovvero lo spazio all'interno dell'elemento dentario, che contiene la polpa dentaria, costituita da componente cellulare, vasi e nervi.
Si ricorre alla terapia endodontica qualora una lesione cariosa o traumatica al dente abbia determinato una alterazione irreversibile del tessuto pulpare, fino alla necrosi dello stesso. È possibile inoltre ricorrere a questa metodica qualora l'elemento dentario debba essere coinvolto in riabilitazioni protesiche che, a causa della notevole riduzione di tessuto dentale stesso, determinerebbero con alta probabilità un'alterazione pulpare irreversibile (necrosi pulpare per cause iatrogene).
Tecnica
Le tecniche endodontiche si dividono in terapia ortograda, quando è possibile operare attraverso il dente stesso, percorrendo le normale strade dei canali radicolari (terapia canalare o devitalizzazione e ritrattamento ortogrado), e retrograda, più comunemente indicata come endodonzia chirurgica, in passato con il termine apicectomia, per i casi in cui la via ortograda risulta preclusa per la presenza di impedimenti di natura iatrogena come perni endocanalari o strumenti rotti di difficile eliminazione, per processi di calcificazione tali da aver comportato la sostanziale sparizione del lume canalare, o per il ripetuto fallimento della terapia ortograda.
Il trattamento della polpa vitale, come gli incappucciamenti o le pulpotomie parziali nei denti decidui, vengono spesso inclusi sia nel campo dell'endodonzia che in quello dell'odontoiatria conservativa (e pedodonzia).
Terapia ortograda
La terapia endodontica ortograda, comunemente chiamata terapia canalare o devitalizzazione, è composta da diverse fasi:
- accesso alla camera pulpare.
- sagomatura e detersione degli spazi endodontici tramite strumenti endodontici manuali (k-files, headstrom, reamers etc.) o meccanici (strumenti in acciaio come frese di Gates e Largo, o in nichel-titanio come M2, Pro-files, Pro Taper, Lightspeed etc.) e mediante soluzioni irriganti ad azione detergente e/o disinfettante (acqua ossigenata, ipoclorito di sodio, calcio-chelanti).
- sigillatura tridimensionale di tutte le strutture del canale (compresi canali laterali e delta apicale) tramite una gomma termoplastica (guttaperca) ed un cemento canalare autoindurente, secondo le tecniche di condensazione laterale a freddo, o condensazione verticale a caldo.
- controllo radiografico.
Endodonzia chirurgica
Le tecniche chirurgiche prevedono il sollevamento di un lembo mucoperiosteo sul fornice vestibolare della bocca, in corrispondenza degli apici dei denti da raggiungere, e l'apertura di un opercolo attraverso l'osso per raggiungere l'apice da trattare. Questo viene fresato (da cui il termine una volta usato di apicectomia) utlizzando strumenti meccanici od ultrasonici, quindi viene eseguita la preparazione di una sede per la chiusura retrograda degli spazi endodontici tramite materiali adatti, oggigiorno cemento all'acido ortoetossibenzoico rinforzato o mineral triossido aggregato[1], preferito per le migliori caratteristiche di biocompatibilità[2], anche se più difficoltoso da utilizzare in alcune situazioni. L'operazione si conclude con la chiusura del lembo d'accesso, ricoprendo l'opercolo, che può essere o meno riempito con materiale riparativo osteogenetico, come osso autologo od analoghi sostitutivi. L'operazione viene normalmente eseguita in anestesia locale, se necessario con il supporto di sedazione cosciente.
L'endodontista
L'endodontista è un medico dentista od odontoiatra che si occupa prevalentemente o esclusivamente di endodonzia; i suoi atti terapeutici sono inerenti alla polpa dentaria o endodonto.
I principali interventi riguardano i trattamenti canalari per denti con polpa necrotica o in gangrena, devitalizzazioni di denti compromessi da carie profonda o traumi, pulpotomie, apicificazioni, incappucciamenti della polpa ed interventi di endodonzia chirurgica.
Estetica
Trattamenti alternativi alla classica chirurgia estetica Meno invasivi, meno costosi e meno dolorosi
Filler, Biorivitalizzazione e Fili rivitalizzanti pdo
Implantologia
Sbiancamento
Odontoiatria
Qui trovate professionisti abilitati ad esercitare che operano ad alto livello con strumentazione e materiali all'avanguardia.
Con prezzi equi e accessibili.
















